Как известно, такая отрасль медицины, как пластическая хирургия, начала развиваться сравнительно недавно. Тем не менее к настоящему моменту в ней было совершено множество открытий. На сегодняшний день можно увеличить или уменьшить практически любой орган, поменять его форму, трансплантировать и т. д.
Одной из процедур, которая проводится пластическими хирургами, является пересадка кожи. Эту операция практикуют уже много лет, и с каждым годом она совершенствуется. Известны случаи, когда был пересажен практически весь кожный покров. Благодаря подобной процедуре можно не только скрыть дефекты, но и полностью изменить внешний облик.
После пересадки почки у вас могут быть дети? Для мужчин нет особых проблем. Любые проблемы импотенции следует обсуждать с неврологом и с андрологом. Женщины должны избегать беременности в течение первых двух лет вмешательства. После этого периода беременность возможна, но ее необходимо планировать с центром трансплантации. Беременность пересаженной женщины может считаться подверженной риску, но ее можно спокойно обращаться с должным вниманием и успешным завершением.

Какие меры предосторожности следует принимать с домашними животными? Нет никакой проблемы в поддержании обычных отношений с домашними животными, избегая прямого контакта с слюной, выделениями и выделениями раны, и помните, что мыли руки после контакта с волосами. Избегайте приобретения очень молодых животных, которым нам меньше года, потому что они наиболее подвержены риску заражения. Постельные принадлежности следует менять ежедневно, используя одноразовые перчатки.
Что такое пересадка кожи?
Замена поврежденного участка новым кожным лоскутом называется дермопластикой. Подобная операция выполняется в условиях хирургического отделения. Показания к ней могут быть различными. В большинстве случаев это повреждения кожного покрова и невозможность восстановить его другим способом. Существует несколько разновидностей дермопластики. Наиболее распространённый способ - это пересадка кожи из одного участка тела в другой, который является местом повреждения.
Какие меры предосторожности следует принимать с птицами? Тщательно вымойте руки после обращения с животными; Если этого не избежать, очистите клетку. Всегда носите одноразовые перчатки. Трансплантеры, работающие с животными, должны, по возможности, избегать работы в период максимальной иммунной депрессии, который соответствует первым месяцам после трансплантации.
При возвращении на работу они должны минимизировать воздействие патогенных микроорганизмов с использованием соответствующих мер предосторожности. 
Конечно, да, но это зависит от того, когда и где. В течение первых 6-12 месяцев после трансплантации лучше было бы воздерживаться от путешествующих проектов в отдаленных странах. В первые 3 месяца хорошо избегать толп и крупных событий. Важно оценить состояние первой иммунизации пути: например, профилактика малярии может быть осуществлена только после оценки взаимодействия с антигипертензивными препаратами.
В последнее время активно развиваются и другие методы трансплантации. В оснащённых клиниках и исследовательских институтах проводится «выращивание» новых клеток в специальных условиях. Благодаря этому кожу можно «создать», а не брать из другого участка. Это огромный прорыв в медицине! В настоящее время такой метод ещё не получил широкого распространения, тем не менее ведутся разработки в данной области.
Вообще вакцины с аттенуированным вирусом следует избегать в течение первых двух лет после трансплантации. Перед поездкой вам также необходимо знать о необходимых вакцинациях и профилактике, а затем обсудить с врачом-референт. После первых месяцев нет проблем с поездкой в страны после правильного соблюдения правил гигиены. Если вы решили совершить поездку, вам нужно убедиться, что у вас есть все лекарства, которые вам нужны, а затем принесите их больше, чем вам нужно.
Риски этих стран отличаются трансплантацией, особенно в период основной иммунодекпрессии. Вам нужно будет поговорить с врачом-поводырем и тем не менее избежать употребления водопроводной воды, льда и напитков, приготовленных из водопроводной воды, и избегать кормления - это сырые продукты, включая фрукты и овощи. Избегайте длительного воздействия солнечного света. Антикожные препараты делают кожу более уязвимой к раку кожи.
В каких случаях делают пересадку кожи?
Операция по пересадке кожи - это хирургическое вмешательство, которое необходимо для замены повреждённого участка ткани, а также в косметических целях. В настоящее время подобная процедура проводится практически во всех крупных клиниках. Техникой пересадки кожи должен владеть хирург любой специальности. Тем не менее, чтобы после операции не осталось косметического дефекта, требуется специальная подготовка. Поэтому пересадку кожи на лице и открытых участках тела должен выполнять пластический хирург.
Поэтому необходимо защитить себя хорошим солнечным фильтром и ежегодно посещать дерматолога. Да, но вам нужно носить маску из-за плохой замены воздуха в первые месяцы после трансплантации. 
Помимо первых 4-6 недель пересадки, период, в течение которого вам нужно носить свое брюшное небо, не проявлять жесткости и не носить чрезмерных весов, физическая активность определенно рекомендуется. Какая физическая активность наиболее рекомендуется? Нет лучшей физической активности, чем другая. Однако настоящая тайна заключается в том, чтобы помнить, что физическая активность должна быть забавой, а не наказанием или работой.
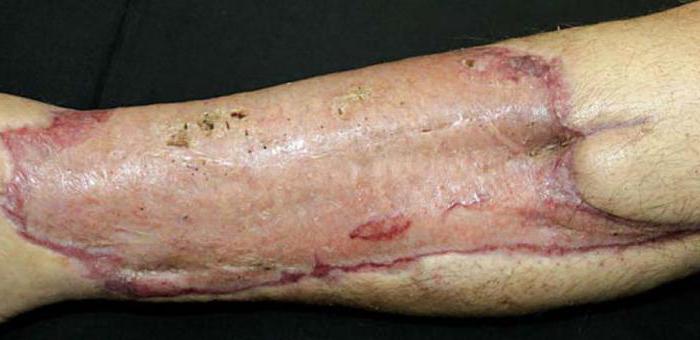
Чаще всего подобное хирургическое вмешательство проводят лишь в случаях необходимости (по жизненным показаниям). Обычно пересадка кожного покрова требуется после радикальных операций, массивных ожогов, травматического повреждения. Помимо этого, подобное хирургическое вмешательство может понадобиться при проведении пластических процедур. В некоторых случаях пересадить кожу желают люди, у которых не имеется строгих показаний для данной операции, например, при желании скрыть рубец или пигментацию ткани. Иногда дермопластику проводят с целью изменить цвет кожи. Тем не менее стоит помнить, что, как и любое хирургическое вмешательство, эта операция имеет определённые риски. Поэтому в большинстве случаев она выполняется лишь при необходимости.
Что мне нужно делать для спорта или спорта? Подождите полчаса после еды. Избегайте переполненных мест в первые месяцы, как упоминалось ранее. Повторите, если вы не чувствуете себя в форме или чувствуете продромы лихорадки. Не упускайте из виду появление таких симптомов, как проблемы, усталость, боль в груди, которые немедленно передаются врачу-трансплантату.
Для чего используются иммунодепрессоры? Это лекарства, которые защищают почку от иммунной системы, которая не распознает трансплантированный орган как часть вашего тела и поэтому пытается уничтожить его, как если бы это было инородное тело. Следует ли всегда принимать противовоспалительные препараты? Антиретровирусные препараты следует принимать на протяжении всей жизни трансплантата, т.е. до тех пор, пока почка не будет работать. Доза, однако, имеет тенденцию уменьшаться, потому что организм «привыкает к ней» и становится наиболее толерантным временем.
Показания к проведению дермопластики
Основные показания к проведению пересадки кожи - это повреждение тканей. Нарушение целостности может быть вызвано разными причинами. Выделяют следующие показания к проведению дермопластики:
- Ожоги. Имеется в виду значительное поражение кожного покрова вследствие воздействия высоких температур или химических веществ. Дермопластика после ожогов особенно распространена среди детского населения. Это связано с тем, что малыши чаще подвержены несчастным случаям в домашних условиях. Как правило, в травматологическое отделение поступают дети, ошпарившиеся кипятком. Среди взрослого населения более распространены химические ожоги, полученные на производстве, реже - в быту.
Абсолютно нет, потому что иммунодепрессеры нужно принимать в точное время, так как эффект должен продолжаться целый день, и то же самое относится ко многим другим препаратам. У вас есть другие вопросы, чтобы спросить или рассказать? Свяжитесь с нами и помогите нам сохранить эту страницу в актуальном состоянии с набором вопросов, насколько это возможно.
Средние тяжести ожоги, которые излечиваются пятнами, сделанными кожей кожи, нанесенной на поврежденные участки эпидермиса. Эксперимент ведется в Бразилии и дает отличные результаты: эта рыба Тилапия вскоре может быть широко использована для лечения жертв ожогов второй степени.
- Наличие рубцовой ткани, занимающей большую площадь кожного покрова.
- Травматическое поражение. Пересадка кожи после получения увечий проводится не сразу. В первую очередь необходимо стабилизировать состояние пациента. В некоторых случаях дермопластика показана через несколько недель или месяцев после формирования первичного рубца.
- Длительно незаживающие раневые поверхности. К данной группе показаний следует отнести пролежни, трофические язвы при сосудистых заболеваниях, сахарном диабете.
- Пластические операции на лице, суставах.
Помимо этого, пересадка кожи может проводиться при дерматологических заболеваниях, врожденных дефектах. Часто данную операцию выполняют при наличии витилиго - депигментированных участков ткани. Гиперкератоз и родимые пятна больших размеров тоже могут быть основанием для дермопластики. В подобных случаях показания считаются относительными, и операция проводится по желанию пациента при отсутствии тяжелых соматических патологий.
Ожог второй степени на руке перед укладкой кожи тилапии. Это доктор Эдмар Масиэль, специалист по пластической и реконструктивной хирургии в Хосе Фрота Форталеза, Бразилия, провел предварительное клиническое испытание, состоящее из пятидесяти двух человек. И первые результаты, задокументированные видео - и научными докладами, кажутся очень обнадеживающими. Цель исследования - оценить, действительно ли применение кожи Тилапии в виде «пятен» эффективно для заживления поражений кожи в результате ожога.
И ни у одного из леченных пациентов не было нежелательной реакции. «Это биологическое переходное покрытие», - сказал д-р Эрик Данцер, пластический хирург, который занимается ожогами в больнице Сент-Анн в Тулоне, Франция. Это приложение защищает рану от контакта с воздухом и делает ее менее болезненной для пациента.
Какие существуют методы пересадки кожи?
Существует 3 способа трансплантации кожи. Выбор метода зависит от величины дефекта и его локализации. Отметим, что способ трансплантации кожного покрова выбирает лечащий врач в соответствии с оснащением клиники. В зависимости от того, откуда взят материал для пересадки, выделяют ауто- и аллодермопластику.
Кроме того, это биологическое средство предотвращает высыхание поражения, что способствует заживлению. Кожа рыбы Тилапии, наложенная на ожог второй степени. Кожу извлекают из рыбы Тилапии, а затем стерилизуют сначала антисептиком, хлоргексидином, затем глицерином в различных концентрациях и, наконец, подвергают радиолизированию. Если этот метод, по-видимому, эффективен для ожогов второй степени, однако он не может быть использован для пациентов с ожогами третьей степени. Они должны прибегать к «аутологичной хирургии», т.е. трансплантации, выполняемые образцом их собственной ткани, обычно кожи головы.
![]()
Отдельным видом трансплантации является тканевая пересадка кожи.
- Аутодермопластика проводится при поражении менее 30-40% площади тела. Под данным хирургическим вмешательством подразумевается пересадка кожного покрова из одного участка в другой (пораженный). То есть трансплантат берется у того же пациента. Чаще всего используют участок кожи с ягодичной области, спины, боковой поверхности грудной клетки. Глубина лоскутов составляет от 0,2 до 0,7 мм.
- Аллодермопластика выполняется при массивных дефектах. Зачастую таким способом проводится пересадка кожи после ожога 3 и 4 степени. Под аллодермопластикой подразумевается использование донорского кожного лоскута или применение искусственных (синтетических) тканей.
- Клеточная дермопластика. Данный метод используется лишь в некоторых крупных клиниках. Он заключается в «выращивании» клеток кожи в лабораторных условиях и их использовании для трансплантации.
В настоящее время предпочтительным способом считается аутодермопластика, так как приживление собственных тканей происходит быстрее, а риск развития отторжения трансплантата значительно снижается.
Во Франции пациенты с ожогами второй степени лечатся биологическими гербицидами на основе кожи кабана или человеческих амниотических мембран, которые окружают плод во время беременности и восстанавливаются во время рождения кесарева сечения. Хотя эти методы относительно дороги, они легко переносятся в развивающиеся страны.
Различная степень ожога - при ожоге затрагивается только эпидермис, то есть верхний слой кожи, относится к ожогам первой степени. Хотя это болезненно, эти травмы несерьезны. Когда слой под эпидермисом, называемый дермой, достигнут, ожоги имеют вторую степень. В зависимости от толщины ткани кожи, поврежденной ожогом, они обозначаются как вторичные или глубокие ожоги второй степени. В случае ожогов третьей степени поражаются все слои кожи: эпидермис, дерма и даже гиподерма. Повреждения очень тяжелые, вызывают некроз тканей и разрушение нервных окончаний и кровеносных сосудов.
Подготовка к пересадке кожи
Перед тем как приступить к операции по пересадке кожи, необходимо пройти обследование. Даже если дефект не очень больших размеров, следует оценить, имеется ли риск от проведения хирургического вмешательства, и насколько он высок в конкретном случае. Непосредственно перед дермопластикой выполняются лабораторные исследования. Среди них: ОАК, ОАМ, биохимия крови, коагулограмма.
В этом случае требуется хирургическое лечение. Тилапия - это своего рода рыба, принадлежащая семье Циклидов, живущей в тропических водах Африки, Южной Америки и Азии. При отсутствии лечения у пациентов с почечной недостаточностью они сталкиваются с опасным накоплением токсинов и отказом в крови, а также от жидкостей, что приводит к тому, что все более и более изнурительные симптомы становятся фатальными.
Обработка отфильтровывает воду из воды и отходов, что позволяет значительно улучшить состояние здоровья пациента с почечными нарушениями. Различные типы диализа были введены в середине сороковых годов, но всего через несколько десятилетий он фактически вошел в клинику и теперь является стандартной процедурой во всем мире, позволяя тысячам пациентов жить лучше и дольше.
При массивных повреждениях, когда требуется аллотрансплантат, необходимо сдать большее количество анализов. Ведь пересадка кожного покрова от другого человека (или синтетического материала) может привести к отторжению. Пациент готов к хирургической процедуре, если общий белок крови не превышает 60 г/л. Также важно, чтобы уровень гемоглобина находился в пределах нормы.
Диализ, как и здоровые почки, способствует поддержанию здоровья и баланса тела. Удаление отходов, минеральных солей и избыточных жидкостей, предотвращение их накопления в организме, поддержание баланса определенных веществ в крови, таких как калий, натрий и бикарбонат, что помогает контролировать его. Не всегда почечная недостаточность является окончательной, некоторые острые формы регрессируют после терапии.
При хронической или тяжелой почечной недостаточности почки не заживают, и пациент должен пройти диализ на всю оставшуюся жизнь. Диализ может лишь частично заменить функцию почек и не является терапией для лечения болезни почек. Вам нужно будет делать диализ на всю оставшуюся жизнь, если только вы не сможете получить пересадку почки.
Техника оперативного вмешательства
Пересадка кожи при ожогах проводится не сразу, а после заживления ран и стабилизации состояния больного. В этом случае дермопластика является отсроченной. В зависимости от того, где именно локализовано повреждение кожного покрова, насколько оно большое по площади и глубине, принимается решение о методе оперативного вмешательства.
Диализ. Гемодиализ - наиболее распространенная форма диализа; во время процедуры трубка прикрепляется к иголке, вставленной в руку, и извлеченная таким образом кровь пропускается во внешнее устройство, способное к фильтрации, перед возвратом в руку через вторую иглу.
Обычно требуется проходить три сессии в неделю, продолжительность которых составляет около четырех часов в день, обычно в больнице. Это подходящий подход для всех, кто не может лично управлять перитонеальным диализом, как мы увидим позже. Главное преимущество - обеспечить 4 дня совершенно бесплатно, что позволяет планировать жизнь пациента с большей эластичностью.
В первую очередь подготавливают раневую поверхность. С этой целью удаляют зоны некроза и гной. Затем дефектный участок обрабатывают физиологическим раствором. После этого покрывают поражённую ткань трансплантатом. Следует иметь в виду, что взятый для пересадки кожный лоскут со временем уменьшается в размере. Края здоровой ткани и трансплантата сшивают. Затем накладывают повязку, смоченную антисептиками, заживляющими средствами, диоксидиновой мазью. Это помогает избежать инфицирования послеоперационной раны. Поверх накладывают сухую повязку.
Особенности проведения операции в зависимости от вида дермопластики
В зависимости от глубины и локализации поражения техника операции может несколько отличаться. К примеру, если выполняется пересадка кожи на лице, необходимо провести аутодермопластику. При этом кожный лоскут должен быть расщеплённым. С данной целью трансплантат берется специальным прибором - дерматомом. При его помощи можно регулировать толщину среза кожного фрагмента. Если требуется операция на лице, можно выполнять клеточную дермопластику.
При массивных ожогах или травмах собственных запасов кожного покрова часто недостаточно. Поэтому приходится выполнять аллодермопластику. Пересадка кожи на ноге при большом размере раневой поверхности проводится с помощью синтетического материала - специальной сетки, фиксирующей трансплантат.
Какие могут возникнуть осложнения после дермопластики?
При пересадке кожного покрова могут возникнуть осложнения. Чаще всего это отторжение трансплантата. В большинстве случаев оно развивается из-за инфицирования швов. После проведения аутодермопластики отторжение наблюдается реже. Другим осложнением является кровотечение из раны.
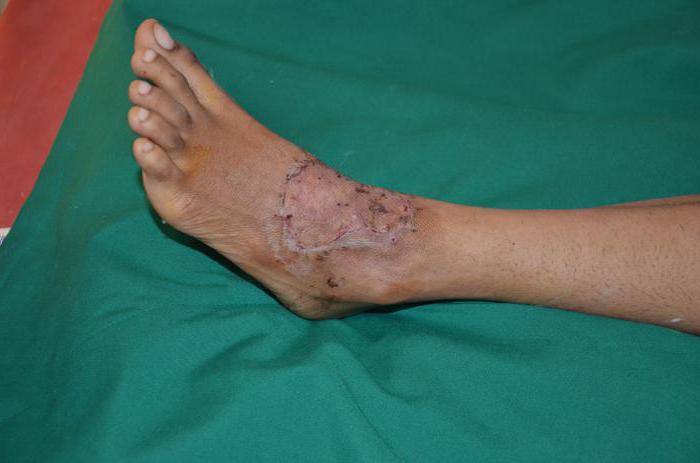
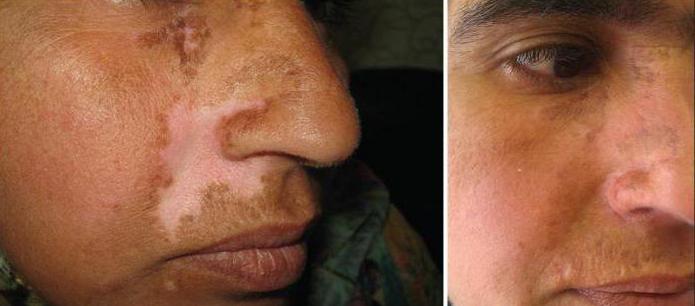
Пересадка кожи: фото до и после операции
Пересадка кожного покрова проводится довольно часто. Перед тем как решиться на операцию, стоит посмотреть фото до и после хирургического вмешательства. В большинстве случаев квалифицированные врачи прогнозируют результат и предоставляют пациенту изображение, на котором видно, как будет выглядеть поврежденный участок, когда трансплантат приживется.
Профилактика осложнений операции
Существует несколько факторов риска развития осложнений после пересадки кожи. Среди них детский и пожилой возраст пациента, наличие пониженный иммунитет.
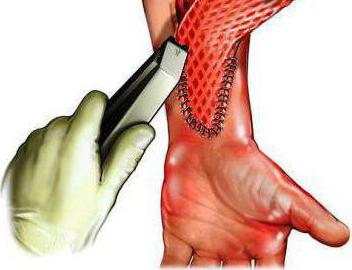
Чтобы избежать отторжения трансплантата, рекомендуется применение гормональных препаратов в виде мазей. Для профилактики кровотечений и воспаления назначают медикамент «Пирогенал» и антибиотики.
Пересадка кожи получившим ожёг - из тонкого кишечника свиньи
Менять кожный покров для закрытия ран медики пытаются с начала 17 века. Постоянный контакт верхнего (эпидермиса) и нижнего (дермы) слоев кожи с внешней средой происходит регулярно, а они очень восприимчивы к повреждениям. Особенно сильные поражения наносит телу ожог. Он может произойти под воздействием тепла (от огня или горючих жидкостей), электричества, агрессивных химических веществ.
Кожный покров — надежный барьер организма от инфекций, вирусов, обезвоживания и переохлаждения, будучи поврежденным, представляет большую угрозу для здоровья человека и его нормальной жизнедеятельности.
По статистике, около трети ожоговых больных имеют такие поражения кожного покрова, которые приводят к полной гибели дермы, заживление тяжелых ран происходит очень долго и протекает крайне болезненно. Даже в том случае если глубокий ожог занимает лишь 5% поверхности тела, можно прогнозировать ожоговое истощение у больного, сепсис и смерть пациента. С течением времени врачи осознали, что единственно правильный способ лечения таких пациентов –

это пересадка кожи.
Лучший биоматериал для трансплантации
Веками медики предпринимали попытки для того, чтобы научиться делать трансплантацию успешно. Они сталкивались с такими сложностями, как несовместимость тканей или ее полное отторжение организмом. Эскулапы использовали крыс, мышей, кроликов или умерших людей для токсикологических и дерматологических экспериментальных исследований и операций, но настоящей панацеей для больных стала свинья, которая считается среди ученых спасителем многих человеческих жизней.
Дело в том, что свиная кожа структурно очень похожа на человеческую толщиной эпидермиса и дермы, подкожным слоем волосяных фолликулов. Она в отличие от других видов трансплантатов не несет опасности занесения инфекций и вирусов, при ее использовании уменьшается риск отторжения тканей. Для оптимального результата при пересадке самым лучшим считается материал, который взят из тонкого кишечника животного, он разительно похож на кожу людей.
Применение пересадки ускоряет заживление ран с меньшим количеством осложнений от инфекций и обезвоживания. Кроме того, методика создает внешнюю привлекательность поврежденному месту, обеспечивает ткани функциональность и гибкость. У пациентов не остается рубцов и шрамов после хирургического вмешательства, заживают раны в течение всего лишь двух-трех недель. У оперируемых людей сразу после трансплантации прекращается болевой синдром и воспалительные процессы.
Кому нужна пересадка кожи?
Операция показана для пациентов с частичными поверхностными или глубокими ожогами, которые классифицируются по степени тяжести. Если первая степень затрагивает только эпидермис, вызывая боль и покраснение, то уже вторая степень распространяется на втором слое кожи (дерме), что вызывает покраснение и волдыри, боль и гниение. Когда повреждение слишком глубокое ожог может быстро прогрессировать до третьей степени, буквально за несколько дней. Третья степень характеризуется повреждением костей, мышц и сухожилий и затрагивает все слои кожи. Место поражения может быть бледным, обугленным или жестким, а боли может и не быть, по причине уничтожения нервных окончаний. Четвертая степень повреждений затрагивает всю кожу и подкожно-жировую клетчатку в нижележащих мышцах и костях. Рана выглядит жесткой и обугленной.
В случае тяжелых повреждений кожного покрова, врач назначает ксенотрансплантацию, то есть пересадку на место раны биологического материала животного происхождения. Такая трансплантация делается в качестве альтернативного источника для заживления повреждений, пока у больного не восстановится собственный покров. Показаниями к ее применению являются: 1) не заживающие язвы и раны; 2) большие по площади ожоги; 3) рубцовые повреждения; 4) ожоги третьей и четвертой степени тяжести.
Если поражены верхние участки кожи, то трансплантируемый материал будет функционировать до того момента пока рана не заживет, а впоследствии организм человека самостоятельно от него избавится. Если ожог более тяжелый, то ксенотрансплантат ставится временно.
Ни в коем случае не пытайтесь лечить повреждения самостоятельно. Тяжелые раны требуют всегда незамедлительного медицинского вмешательства. Опасность таких поражений кожи заключается в том, что даже незначительный ожог может привести к серьезным осложнениям, если его не лечить должным образом.
Подготовка к операции
Перед трансплантацией специалисты проводят предварительное обследование пациента. Сюда входят: лабораторные заборы крови, электрокардиография, рентгенография, исследование общего состояния больного и проверка наличия хронических заболеваний, бактериологическое обследование пораженного участка, изучение микрофлоры поврежденной области.
Для поддержания здоровья пациента дополнительно назначают курс общеукрепляющих препаратов, антибиотиков, физиотерапевтических процедур. В качестве подготовительных мероприятий применяют также ультрафиолетовое облучение, ванны и витаминизированные повязки. Врач может рекомендовать переливание крови.
Перед операцией прописывают антибиотики. Кроме этого, больным рекомендуется отказаться от приема никотина, а непосредственно перед хирургическим вмешательством пациенту нужно отказаться от пищи.
Как проводится трансплантация?
Процедура пересадки проводится несколькими способами. Самый распространенный из них – пересадка кожного лоскута. Он подходит для операций в области живота, подошв и век. Хирурги делают также операции по трансплантации тонких участков кожи толщиной до 0,3 миллиметров, участков от 0,3 и до 0,6 миллиметров или замену всей толщины дермы и эпидермиса.
- Хирургическая обработка начинается с удаления мертвых тканей и очищения раны антисептиком. Для такой тонкой работы хирурги используют специальный инструмент – дерматом, он помогает отделять поврежденные кусочки и аккуратно вживлять трансплантаты, которые содержат эпидермис и дерму с волосяными фолликулами и сальными железами.
- Далее проводится анестезия, либо частичная (местная) при повреждениях средней тяжести, либо общая (наркоз) для пациентов с масштабными поражениями.
- Поврежденный участок измеряют и подбирают донорскую ткань, соответствующую по размеру ране. Задачей хирурга на этом этапе становится формирование простого по форме раневого ложа, на которое будет подбираться донорская кожа. Края пораженного участка аккуратно и ровно срезаются, в перпендикулярном направлении скальпеля к коже.
- Следующим этапом в работе специалиста становится остановка кровотечения, для чего применяются гемостатические губки, сухие специальные порошки и другие способы.
- Трансплантируемый биоматериал накладывается на пораженную область покрова, придавливается и закрепляется небольшими стежками или хирургическими скобками.
- Под пересаженную ткань вводится препарат фиброген, который должен создать биологическую прослойку.
- На место пересадки накладывается повязка с добавлением вазелинового масла.
- Для оперированного участка обеспечивается обязательный строгий покой.
- В первые несколько дней после операции чаще всего устанавливается дренаж, для удаления накапливающейся жидкости.
- В привитой коже начинается процесс плазматического набухания, во время которого новые кровеносные сосуды начинают расти от получателя в область пересаженной кожи в течение 36 часов, этот процесс называется капиллярное сращивание. Питательные вещества и кислород донорский трансплантат первоначально берет из основной ткани.
- После проведения операции врач назначает обезболивающие препараты.
- Первая перевязка проводится чаще всего через неделю после хирургического вмешательства.
Длительность операции по времени
Сам процесс пересадки во многом зависит от масштабов поражения и степени тяжести ожога. Чаще всего процедура длится от 1,5 до 3 часов. Срок пребывания в клинике колеблется от 3 до 7 дней. Повязка меняется каждые 3 — 4 дня. Если операция проводилась на нижних конечностях, то больному запрещают вставать в течение 5 дней.
Риски трансплантации
Восстановление поврежденных участков после операции сопряжено с некоторыми рисками. Это:
- Кровотечение.
- Инфекция послеоперационных ран.
- Отторжение биоматериала.
- Повреждение нервов, нарушение чувствительности тканей.
- Гомологичная реакция, которая характеризуется замедленным восстановлением покрова, дерматитом, потерей веса, атрофией тканей, энтеритом. Возникает у пациентов с ослабленным иммунитетом.
- Трансплантируемый у донора участок мешает движению конечностей.
Существуют факторы, увеличивающие риск послеоперационных осложнений:
- Диабет.
- Курение.
- Пожилой возраст от 60 лет и более.
- Ослабленный иммунитет.
Период восстановления после операции
После любого хирургического вмешательства организму нужен период восстановления, тем более это касается таких серьезных операций как трансплантация. Благоприятный результат от пересадки во многом зависит от послеоперационных мероприятий.

Основными задачами такого лечения становятся: восстановление общего состояния организма нарушенного хирургическим вмешательством, обеспечение пациенту оптимальных условий для того чтобы донорская ткань прижилась, предупреждение больших кровопотерь.
Важно, неуклонно следовать советам специалистов, для того чтобы избежать возможных осложнений. Недооценка пациентами требований врачей приводит к гниению раны, вторичной трансплантации, угрожает самой жизни больного.
Из-за потери крови во время операции у пациентов наблюдаются симптомы анемии, поэтому чаще всего медики делают переливание крови, которое назначается через день после трансплантации. Таким образом, создаются наилучшие условия для восстановления здоровья человека, приживления ткани.
При благоприятном развитии событий, самочувствие больного быстро улучшается, лихорадка спадает. Хуже протекает реабилитация у пациентов раны, которых не были полностью закрыты, на оперируемом участке начинается омертвение кожи. Такие больные долго лихорадят, испытывают все признаки анемии. Основными признаками некроза являются боли пульсирующего характера в области раны, намокание повязки гнойными выделениями, неприятный запах гнили из под повязки.
Самой важной задачей врача в послеоперационный период становится создание условий для полного приживления донорской ткани, наблюдение за состоянием повязок, регулярные перевязки. Обильное намокание повязки кровянистыми выделениями является неблагоприятным знаком, сигнализирующим о плохом гомеостазе и отслоении трансплантата в результате образования гематомы. В таких случаях специалист должен немедленно снять повязку и своевременно удалить гематому. Если сделать это во время, то трансплантат приживется достаточно хорошо.
Пациент, в свою очередь, должен соблюдать постельный режим в первые дни после пересадки и исключить давление на оперируемый участок. Особенно губительно воздействие на пораженные области в течение недели после трансплантации. Одним из обязательных условий для выздоровления является неподвижность донорской ткани, которая обязательно должна фиксироваться повязкой.
Пациент всегда может помочь организму ускорить процесс заживления ран и поднять свой тонус. Для этого существует несколько способов:
Уход за трансплантируемым участком
- Следует внимательно следить за тем, чтобы трансплантируемая ткань всегда была сухой и чистой.
- Избегайте механических повреждений и ударов поврежденной области.
- Ограничивайте свое пребывание на солнце.
- Регулярно ходите на перевязки.
После выписки из медицинского учреждения следует внимательно следить за своим состоянием и немедленно обратиться к врачу при появлении следующих признаков:
- Повышение температуры, озноб или жар.
- Тошнота, мигрень, одышка.
- Слабость и головокружение.
- Боли в месте трансплантации, мышцах, суставах.
- Покраснение, выделения, отек или кровотечение из раны.
Питание и биологически активные добавки
- Для того, чтобы улучшить регенерацию тканей нужно употреблять пищу с высоким содержанием калорий и обязательно добавлять в рацион достаточное количество белка.
- Для улучшения послеоперационного состояния существуют пищевые добавки и травяные сборы, использовать которые нужно только по назначению врача.
- Обязательно включайте в свой рацион продукты богатые антиоксидантами. Например: фрукты (чернику, томаты, вишню), овощи (тыкву или сладкий болгарский перец). Не помешают блюда с высоким содержанием витамина С. Исследования показали, что большие дозы кислоты уменьшают потребность организма в жидкости на 40%.
- Избегайте таких продуктов, таких как белый хлеб, макароны и сахар.
- Ешьте говядину, а не свинину, рыбу, соевый тофу, бобы. Это продукты с высоким содержанием белка и невысоким количеством жиров.
- Используйте для приготовления пищи оливковое или растительное масло.
- Уменьшайте количество транс-жирных кислот, исключив из рациона печенье, торты, крекеры, картофель фри, пончики, маргарин.
- Избегайте кофеина и других стимуляторов.
- Полностью исключите алкоголь и табак.
- Выпивайте как минимум 8 стаканов минеральной воды за сутки.
- Ежедневно принимайте витамины содержащие антиоксиданты: А, С, Е, В, а также микроэлементы магний, кальций, цинк и селен. Витамин С помогает заживлять рану и ускоряет процесс нарастания новой ткани. Но принимать его следует только под руководством врача, особенно если у вас рак, заболевания крови, камни в почках, диабет и метаболический дефицит глюкозы6-фосфат дегидрогеназы.
- Добавляйте в рацион омега-жирные кислоты. Можно пропить рыбий жир по одной столовой ложке два раза в день. Это уменьшит воспаление, повысит иммунитет. Хорошими источниками омега-три являются лосось и палтус, но дополнительные дозы кислоты только улучшат ваше состояние.
Лекарственные препараты
После операции врач назначит вам курс препаратов, которые он подбирает индивидуально для каждого больного. Кроме этого, специалист чаще всего дополнительно прописывает прием средств препятствующих образованию тромбов. Внимательно относитесь к рекомендациям лечащего врача, и, будьте здоровы.